
CIEGO DE AVILA
ISSN: 1029-3035
RNPS: 1821

| Publicación Trimestral de la Universidad de Ciencias Médicas de Ciego de Ávila | Editorial Ciencias Médicas | |||
|
|
REVISTA MÉDICA ELECTRONICA DE CIEGO DE AVILA |
2019;25(3) JULIO-SEPTIEMBRE ISSN: 1029-3035 RNPS: 1821 |
|
|
Presentación de caso
Sinovitis vellonodular pigmentada difusa
Difuse pigmented villonodular sinovytis
Rolando Dornes-Ramón1*
https://orcid.org/0000-0003-4365-5237
Yordany Vázquez-Mora2
https://orcid.org/0000-0002-4539-6200
Arnaldo Roberto Cerdeira-Mora3
1Máster en Enfermedades Infecciosas. Especialista de Primer y Segundo Grados en Imagenología. Especialista de Primer Grado en Medicina General Integral. Profesor Auxiliar. Hospital General Provincial Docente "Dr. Antonio Luaces Iraola". Ciego de Ávila, Cuba.
2Máster en Atención Integral a la Mujer. Especialista de Primer Grado en Imagenología y Medicina General Integral. Profesor Auxiliar. Hospital General Provincial Docente "Dr. Antonio Luaces Iraola". Ciego de Ávila, Cuba.
3Licenciado en Imagenología. Hospital Provincial Docente "Ernesto Guevara de la Serna". Las Tunas, Cuba.
* Autor para la correspondencia. Correo electrónico: rolandodornes@infomed.sld.cu
RESUMEN
Introducción:
la sinovitis vellonodular pigmentada es una proliferación sinovial
benigna, asociada a depósitos de hemosiderina, originada en las
articulaciones, bursas o vainas tendinosas. La articulación
más afectada es la rodilla, seguida de la cadera y, menos
frecuentemente, hombros, codos y tobillos. Las características
imagenológicas de esta afección son muy particulares, lo que
permite una buena aproximación diagnóstica mediante los
diferentes métodos radiológicos, en particular la resonancia
magnética nuclear.
Objetivo:
presentar un paciente enfermo de sinovitis vellonodular pigmentada, en cuyo
diagnóstico los métodos imagenológicos fueron cruciales,
particularmente la resonancia magnética nuclear.
Presentación del caso:
paciente masculino de 41 años de edad, con antecedentes de salud.
Presentó un cuadro doloroso en la articulación de la rodilla
izquierda, de dos años de evolución, con aumento de volumen y
agravamiento de los síntomas en los dos últimos meses., La
ecografía de rodilla no mostró hallazgos imagenológicos. El
diagnóstico se confirmó mediante la resonancia magnética
nuclear (con administración de contraste endovenoso) y el estudio
histopatológico.
Conclusiones:
ante un paciente con sospecha diagnóstica de sinovitis vellonodular
pigmentada se deben hacer los estudios imagenológicos para buscar los
hallazgos típicos de esta enfermedad. Es crucial el empleo de la
resonancia magnética nuclear como método de elección, porque
permite identificar las características imagenológicas
específicas de las lesiones (distinguibles de las correspondientes a
otras afecciones sinoviales) y su extensión en las partes blandas.
Palabras clave:
SINOVITIS PIGMENTADA VELLONODULAR/DIAGNÓSTICO POR IMAGEN; INFORMES DE
CASOS.
ABSTRACT
Introduction:
pigmented villonodular synovitis is a benign synovial proliferation,
associated with hemosiderin deposits, originating in the joints, bursas or
tendon sheaths. The most affected joint is the knee, followed by the hip
and, less frequently, shoulders, elbows and ankles. The imaging
characteristics of this condition are very particular, which allows a good
diagnostic approach through different radiological methods, particularly
nuclear magnetic resonance.
Objective:
to present a patient with pigmented villonodular synovitis, in whose
diagnosis imaging methods were crucial, particularly nuclear magnetic
resonance.
Case presentation:
41-year-old male patient with a health history. He presented a painful
picture in the left knee joint, of two years of evolution, with volume
increase and worsening of symptoms in the last two months. Ultrasound of
the knee showed no imaging findings. The diagnosis was confirmed by nuclear
magnetic resonance (with administration of intravenous contrast) and
histopathological study.
Conclusions:
before a patient with a suspected diagnosis of pigmented villonodular
synovitis, imaging studies should be done to look for the typical findings
of this disease. The use of nuclear magnetic resonance as a method of
choice is crucial, because it allows to identify the specific imaging
characteristics of the lesions (distinguishable from those corresponding to
other synovial conditions) and its extension in soft tissues.
Keywords:
PIGMENTED VILLONODULAR SYNOVITIS/DIAGNOSTIC IMAGING; CASE REPORTS.
Recibido: 09/06/2017
Aprobado: 07/09/2019
INTRODUCCIÓN
La sinovitis vellonodular pigmentada (SVNP) es una proliferación sinovial benigna, asociada a depósitos de hemosiderina, que se origina en las articulaciones, bursas o vainas tendinosas. La articulación más afectada es la rodilla (80 % de los casos), seguida de la cadera y, menos frecuentemente, hombros, codos y tobillos.(1)
La SVNP posee características imagenológicas muy particulares, lo que permite una buena aproximación diagnóstica, de la mano de los diferentes métodos radiológicos, en particular la resonancia magnética.(2) Fue descrita por primera vez en 1852, por Chassaignac, como una lesión nodular en la vaina de un tendón flexor de la mano, y en 1941 Jaffe y cols., utilizaron las designaciones "sinovitis vellonodular pigmentada" (SVNP), "bursitis vellonodular pigmentada" (PVNB) y "tenosinovitis vellonodular pigmentada" (PVNTS) para denotar la participación no solo de la sinovial intraarticular, sino también de sus extensiones extraarticulares, que afectan las bursas y las vainas de los tendones.(3)Por lo general, las SVNP, se dividen de acuerdo con el sitio de origen en patrones intraarticulares o extraarticulares, y por el crecimiento en localizadas o difusas).(3)
El objetivo de este trabajo es presentar el caso de un enfermo de sinovitis vellonodular pigmentada, en cuyo diagnóstico los métodos imagenológicos fueron cruciales, particularmente la resonancia magnética nuclear (RMN).
PRESENTACIÓN DEL CASO
Paciente masculino de 41 años de edad, con antecedentes de salud. Presentó un cuadro doloroso en la articulación de la rodilla izquierda, de dos años de evolución, con aumento de volumen y agravamiento de los síntomas en los dos últimos meses. Manifestó no haber tenido fiebre ni antecedentes de trauma en la articulación.
Se le realizaron ecografía y RMN con contraste endovenoso (Dotaren) para precisar el nivel de actividad, así como un estudio histopatológico para la confirmación del diagnóstico. No hubo hallazgos imagenológicos patognomónicos.
Examen físico:
Se observaron cambios en la textura de la piel de la rodilla izquierda, aumento de volumen moderado y dolor a la palpación (más intensos en la fosa poplítea), limitación de los movimientos de flexión y extensión, y signos de inestabilidad de la rótula.
Exámenes de laboratorio:
Los complementarios realizados no ofrecieron datos de interés.
Estudios imagenló g icos:
En la ecografía de la rodilla izquierda (Fig. 1) se observó una cantidad moderada de líquido, y engrosamiento de la sinovial en la bursa suprapatelar. También se apreciaron imágenes complejas, predominantemente sólidas, en diferentes compartimentos de la rodilla, y un quiste de Baker en la fosa poplítea.
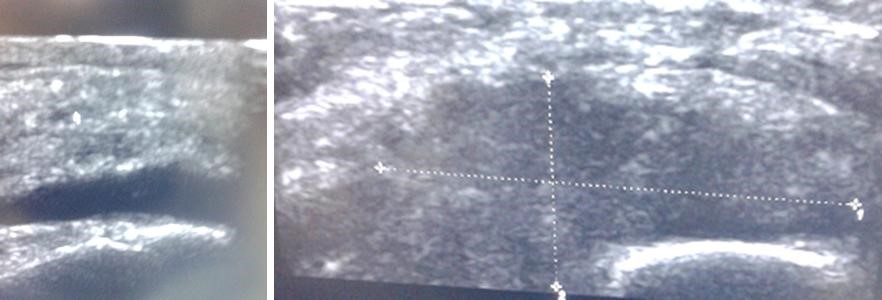
Fig. 1 - Ecografia de la rodilla izquierda del paciente. Obsérvense el engrosamiento de la sinovial, la moderada cantidad de líquido en la bursa suprapatelar y la imagen compleja, predominantemente sólida, en el compartimento medial.
Se decidió realizar RMN de la rodilla izquierda (Fig. 2), en la que se observaron, en todos sus compartimentos, múltiples imágenes ovaladas, sin señal en T1, T2 y en secuencia de difusión, con componentes quísticos.
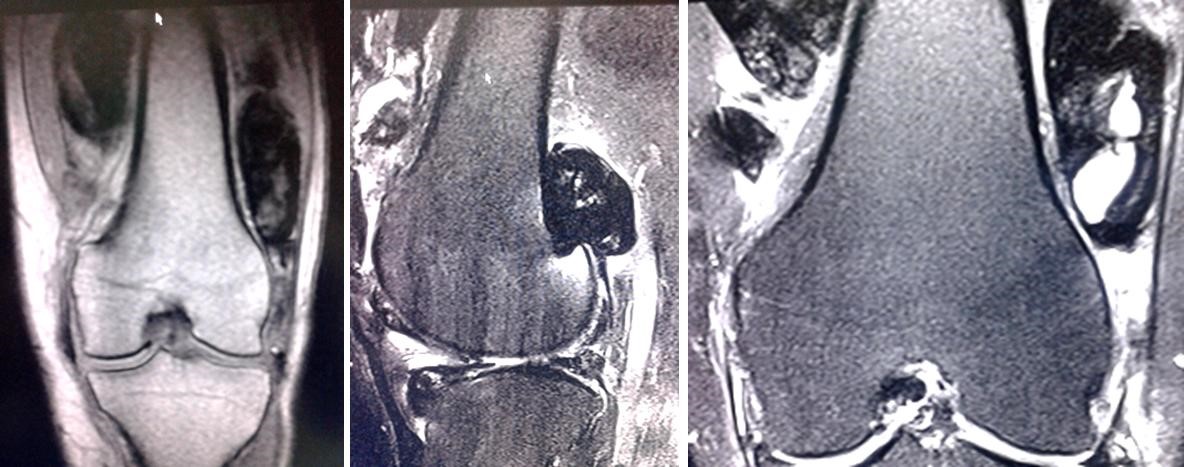
Fig. 2 - Resonancia magnética nuclear de la rodilla izquierda. Obsérvense las múltiples imágenes sin señal en los compartimentos de la rodilla, con componentes quísticos en las diferentes secuencias (difusión, T2 sagital y T2 coronal).
Se confirmó el diagnóstico de sinovitis suprapatelar y en las bursas colaterales, así como la presencia del quiste de Baker (Fig. 3).
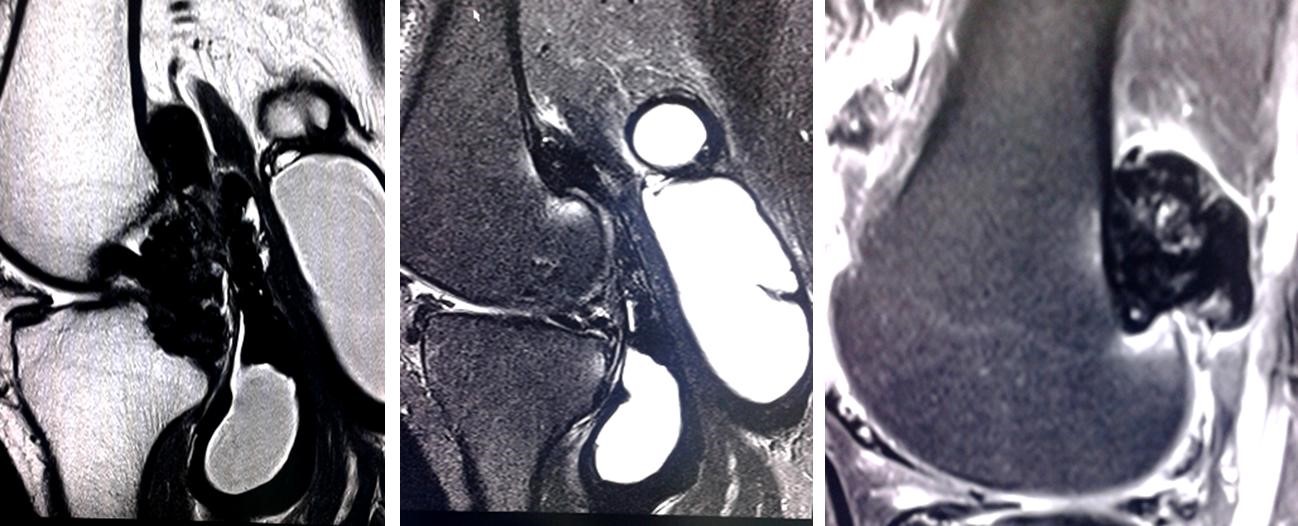
Fig. 3 - Resonancia magnética nuclear de la rodilla izquierda: se observa quiste de Baker en secuencia de T1 sagital (con realce de la sinovial tras la administración de contraste) y T2 sagital, e imagen nodular sin señal por detrás del ligamento cruzado posterior. Se confirmó el diagnóstico de sinovitis suprapatelar en secuencia T2 sagital.
DISCUSIÓN
La SVNP es una enfermedad benigna e infrecuente. Se caracteriza por la proliferación excesiva de la membrana sinovial de las articulaciones, vainas tendinosas y bursas. En 1941 Jaffe, al describirla, identificó tres tipos: sinovitis vellonodular pigmentada difusa (que afecta a la totalidad o gran parte de la sinovial articular), sinovitis vellonodular pigmentada localizada, lesión intraarticular solitaria y tenosinovitis nodular localizada en las vainas tendinosas.(3)
La SVNP puede aparecer en pacientes de cualquier grupo etario, sin diferencias en cuanto a su frecuencia de presentación en los sexos masculino y femenino. Sin embargo, la población más afectada son los adultos en la tercera o cuarta décadas de la vida.(4)
La ecografía de la rodilla permite hacer una valoración inicial de las diferentes lesiones. Pero su utilidad está limitada solo a demostrar la existencia de engrosamiento sinovial asociado a ligera o moderada cantidad de derrame articular, sin distinguir las características patognomónicas de la lesión nodular.(5)
La RMN es el método de elección para el diagnóstico de la SVNP. Dado a que sus características imagenológicas específicas -casi patognomónicas-, se identifican con este procedimiento; permitiendo distinguir su aspecto histológico e incluso llegar a diferenciar dentro de otras afecciones sinoviales.(6) En las imágenes típicas se observa un engrosamiento difuso o nodular de base sinovial, con baja intensidad de señal en relación al músculo, tanto en secuencias ponderadas en T1 como en T2. Es característica la hipointensidad de señal por artefacto de susceptibilidad magnética (blooming) en secuencias T2 gradiente, principalmente periférico, debido al campo magnético local producido por el hierro en la hemoglobina, que causa desfase de los protones y consecuente vacío de señal.(7)
Ocasionalmente, se pueden ver áreas de alta señal en secuencias T2 por inflamación de la sinovial, derrame articular, edema o grasa. La RMN es una técnica óptima para definir con precisión la extensión de la lesión y su relación con los tejidos circundantes, en cualquiera de las variantes de presentación de la enfermedad. Esto es de gran importancia para un adecuado tratamiento, así como para determinar la recurrencia de los nódulos.(8) Durante la fase activa o inicial de la enfermedad se puede observar impregnación homogénea o periférica de la sinovial tras la administración de contraste.(9,10)
El presente estudio de caso de esta afección tuvo como limitación que al paciente no se le realizó angiotomografia o angioresonancia para evaluar el compromiso vascular del miembro inferior afectado.
CONCLUSIONES
Ante un paciente con sospecha diagnóstica de sinovitis vellonodular pigmentada se deben hacer los estudios imagenológicos para buscar los hallazgos típicos de esta enfermedad. Es crucial el empleo de la resonancia magnética nuclear como método de elección, porque permite identificar las características imagenológicas específicas de las lesiones (distinguibles de las correspondientes a otras afecciones sinoviales) y su extensión en las partes blandas.
Conflictos de intereses
Los autores declaran que no existen conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Avendaño-Bermúdez CJ, Peralta-Gallo GJ, Arredondo-Saldaña J, León-Sánchez RA, Gallegos-Garza AC, Gómez-Pérez MG. Sinovitis villonodular pigmentada: correlación radiológica, artroscópica y patológica. Acta Médica Grupo Ángeles [Internet]. 2015 [citado 6 May 2019];13(4):251-54. Disponible en: https://www.medigraphic.com/pdfs/actmed/am-2015/am154g.pdf
2. Xie GP, Jiang N, Liang CX, Zeng JC, Chen ZY, Xu Q, et al. Pigmented villonodular synovitis: A retrospective multicenter study of 237 cases. PLoS One. 2015;10:e0121451.
3. Martínez-Ruiz FJ, Salaverry-Walls A, Bautista-Morales M, Rivera-Reyes C, Montero-García JG. Sinovitis vellonodular pigmentada localizada, causa de hemartrosis en rodilla. Acta ortop. Mex [Internet]. Feb 2017 [citado 6 May 2019];31(1):53-6. Disponible en: http://www.scielo.org.mx/pdf/aom/v31n1/2306-4102-aom-31-01-00053.pdf
4. Nelson-Araújo SF, Saldarriaga-Rivera LM, Teixeira-Osorio C, Delgado-Quiroz LA, Gomes-Bica BL. Sinovitis villonodular pigmentada focal como diagnóstico diferencial de monoartritis de rodilla. Rev. Colomb Reumatol [Internet]. 2014 [citado 6 May 2019];21(1):42-5. Disponible en: https://www.elsevier.es/index.php?p=revista&pRevista=pdf-simple&pii=S012181231470146X&r=374
5. Sánchez-Barrancos IM, Ruiz-Serrano AL, González-Santisteban R, Manso-García S, Hernández-Rodríguez T, Lozano-Gago P, et al. Utilidad y fiabilidad de la ecografía clínica musculoesquelética en medicina familiar (1): rodilla, hombro y entesis. Aten Primaria [Internet]. 2018 [citado 6 May 2019];50(10):629-43. Disponible en: https://www.clinicalkey.es/service/content/pdf/watermarked/1-s2.0-S0212656718303913.pdf?locale=es_ES
6. Tritschler P, Baudrez V, Mutijima E. Diffuse pigmented villonodular synovitis of the subtalar joint. J Bel Soc Radiol [Internet]. 2018 [citado 6 May 2019];102(1):1-2. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6032406/pdf/jbsr-102-1-1477.pdf
7. Van der Heijden L, Piner SP, Josephus van de Sande MA. Pigmented villonodular synovitis: a crowdsourcing study of two hundred and seventy two patients. Int Orthop. [Internet]. 2016 [citado 6 May 2019];40(12):2459-68. Disponible en: https://link.springer.com/content/pdf/10.1007%2Fs00264-016-3208-1.pdf
8. Plakke MJ, Hennrikus WL, Frauenhoffer EE. Knee popping and clicking in a pediatric athlete: meniscal injury or sports tumor? J Surg Orthop Adv. 2012;21(4):275-8.
9. Draghi F, Urciuoli L, Alessandrino F. Corti R, Scudeller L, Grassi R Ultrasound. Joint effusion of the knee: potentialities and limitations of ultrasonography. J Ultrasound [Internet]. 2015 [citado 6 May 2019];18(4):361-71. Disponible en: https://link.springer.com/content/pdf/10.1007%2Fs40477-015-0180-3.pdf
10. Psarelis S, Wensley Richards BD, Kourounis G, Hatzikosti M. Persistent knee effusion in a young female. J Musculoskelet Neuronal Interact [Internet]. 2015 [citado 6 May 2019];15(2):237-9. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5133728/pdf/JMNI-15-237.pdf