
CIEGO DE ÁVILA
ISSN: 1029-3035
RNPS: 1821

Publicación Científica de la Universidad de Ciencias Médicas de Ciego de Ávila Editorial Ciencias Médicas |
|||
 |
REVISTA MÉDICA ELECTRÓNICA DE CIEGO DE ÁVILA |
2022;28:e2052 ISSN: 1029-3035 RNPS: 1821 |
 |

Informe de caso
Estallamiento ocular traumático y hematoma retrobulbar, urgencia en tiempos de COVID-19. Informe de caso
Traumatic ocular burst and retrobulbar hematoma, urgency in times of COVID-19. Case report
Raúl Sablón-González1* https://orcid.org/0000-0003-4123-1617
Lázara Mairely Molinet-Vega2 https://orcid.org/0000-0001-5488-5295
Arturo Iván Pérez-Pacheco3 https://orcid.org/0000-0002-1150-1463
1Especialista de Primer Grado en Oftalmología y Medicina General Integral. Hospital General Docente “Enrique Cabrera”. La Habana, Cuba.
2Especialista de Primer Grado en Oftalmología. Profesor Instructor. Hospital General Docente “Enrique Cabrera”. La Habana, Cuba.
3Residente Especialista en Oftalmología. Hospital General Docente “Enrique Cabrera”. La Habana, Cuba.
*Autor para la correspondencia. Correo electrónico: raulsablon@infomed.sld.cu
RESUMEN
Introducción: el hematoma retrobulbar traumático y estallamiento ocular en pacientes con parálisis cerebral infantil constituyen afecciones poco frecuentes, cuyo desenlace con respecto a la integridad ocular, puede verse comprometido de no protocolizarse adecuadamente. Los traumatismos oculares son responsables del 0,3 % de las fracturas de órbita y 10 % de desprendimiento de retina, con incidencia reportada en la literatura universal de seis pacientes por cada 100 000 personas.
Objetivo: presentar el caso de un hematoma retrobulbar traumático en paciente con parálisis cerebral infantil asociado a estallamiento ocular.
Presentación de caso: paciente femenina de 19 años de edad tratada en el Hospital General Docente “Enrique Cabrera” con antecedente de parálisis cerebral infantil, glaucoma congénito bilateral, displasia de cadera, epilepsia, estallamiento ocular y hematoma retrobulbar traumático del ojo derecho. Fue diagnosticada mediante anamnesis, exploración física, estudios complementarios de imagen y de laboratorio. Posteriormente se llevó al salón de operaciones para una exploración quirúrgica, mediante la cual se encontró el estallamiento ocular del ojo derecho y desorganización del segmento anterior, por lo que se procedió a evisceración ocular como resolución final del caso.
Conclusiones: el manejo clínicoquirúrgico de la paciente por el equipo multidisciplinario a cargo, fue satisfactorio. No obstante, a que esta urgencia oftálmica fue afrontada durante la pandemia de COVID-19, el tratamiento médico y la exploración quirúrgica oportuna evitaron complicaciones más graves.
Palabras clave: HEMORRAGIA RETROBULBAR/cirugía; PARÁLISIS CEREBRAL; GLAUCOMA; EVISCERACIÓN DEL OJO; LESIONES OCULARES/cirugía; RUPTURA DE LA CÁPSULA POSTERIOR DEL OJO; CORONAVIRUS.
ABSTRACT
Introduction: traumatic retrobulbar hematoma and ocular bursting in patients with cerebral palsy are rare conditions, whose outcome with respect to ocular integrity, can be compromised if not properly protocolized. Ocular traumatisms are responsible for 0.3% of orbital fractures and 10% of retinal detachment, with an incidence reported in the universal literature of six patients per 100,000 people.
Objective: to present the case of a traumatic retrobulbar hematoma in a patient with cerebral palsy associated with ocular bursting.
Case presentation: a 19-year-old female patient treated at the "Enrique Cabrera" General Teaching Hospital with a history of cerebral palsy, bilateral congenital glaucoma, hip dysplasia, epilepsy, ocular bursting, and traumatic retrobulbar hematoma of the right eye. She was diagnosed through anamnesis, physical examination, complementary imaging and laboratory studies. Subsequently, she was taken to the operating room for a surgical exploration, through which the ocular bursting of the right eye and disorganization of the anterior segment were found, for which ocular evisceration was carried out as the final resolution of the case.
Conclusions: the clinical-surgical management of the patient by the multidisciplinary team in charge was satisfactory. However, since this ophthalmic emergency was faced during the COVID-19 pandemic, medical treatment and timely surgical exploration prevented more serious complications.
Keywords: RETROBULBAR HEMORRHAGE/surgery; CEREBRAL PALSY; GLAUCOMA; EYE EVISCERATION; EYE INJURIES/surgery; OCULAR POSTERIOR CAPSULAR RUPTURE; CORONAVIRUS.
Recibido: 16/09/2021
Aprobado: 16/01/2022
INTRODUCCIÓN
El hematoma retrobulbar traumático en pacientes con parálisis cerebral infantil asociado a estallamiento ocular, constituye una urgencia oftalmológica infrecuente, cuyo abordaje, diagnóstico y tratamiento quirúrgico, constituyen un reto para los especialistas en oculoplastia del servicio de oftalmología, así como para los internistas, neurólogos y anestesiólogos.(1-3)
Esta afección oftalmológica aparece en el 0,3 % de las fracturas de órbita y en el 10 % de los casos de desprendimiento de retina; presenta complicaciones que van desde una hemorragia espontánea, ruptura de globo ocular, hasta la pérdida de la visión, con incidencia reportada de seis pacientes por cada 100 000 personas.
La mayoría de los profesionales de la salud, reportan no tratar el hematoma retrobulbar o mantener una postura expectante, con medidas conservadoras a base de hielo, sedantes, reposo y diuréticos. La naturaleza del hematoma retrobulbar y subconjuntival es documentada en este caso. La descompresión del globo ocular de acuerdo con literatura universal se realiza de diversas formas: mediante la técnica quirúrgica de cantotomía, con la desinserción de la rama inferior del tendón cantal lateral; mediante el abordaje lateral de orbitotomía, o mediante la incisión subconjuntival de la cámara anterior, esta última como se realizó en este caso.(1-3)
La sospecha de síndrome compartimental debe ser acuciosamente investigada por el especialista en Oftalmología, sin embargo su presentación siempre varía de acuerdo con las condiciones de las enfermedades de base, con las que comparte la restricción de movimientos oculares, proptosis ocular, defecto pupilar aferente, pérdida de la agudeza visual, disco óptico pálido y aumento de la presión intraocular por encima de 40 mm Hg.(4-6)
El objetivo de este trabajo es presentar el caso de un hematoma retrobulbar traumático asociado a estallamiento ocular en una paciente con parálisis cerebral infantil.
INFORMACIÓN DEL PACIENTE
Se presentó en mayo de 2020 al cuerpo de guardia de oftalmología del Hospital General Docente “Enrique Cabrera”, una paciente femenina de 19 años de edad, con traumatismo contuso, autolesionante del ojo derecho, cuyo mecanismo de lesión referido por la madre, fue causado con la mano izquierda por los movimientos espásticos propios de la enfermedad de base: parálisis cerebral infantil. Esta urgencia oftálmica se presentó al iniciar la etapa crítica de la pandemia de COVID-19. Los antecedentes patológicos personales fueron: parálisis cerebral infantil producto a un parto pre-término de seis meses por un trauma obstétrico, operada al nacimiento de glaucoma congénito bilateral e intervenida quirúrgicamente por displasia de cadera. Padece además de asma bronquial y epilepsia. Sin antecedentes de reacción a medicamentos.
CUMPLIMIENTO DEL COMPONENTE ÉTICO DE LA INVESTIGACIÓN CLÍNICA
La investigación clínica del caso se desarrolló con las normas éticas internacionales. Se tomó el consentimiento informado por parte de los padres para el tratamiento médico-quirúrgico requerido y para publicar el caso, con la debida protección de la identidad del paciente y sus datos personales.
PERSPECTIVA DEL PACIENTE
La adolescente cooperó en todo momento con el personal que le realizó los procedimientos diagnósticos y terapéuticos. Sus padres, se mostraron satisfechos con la atención recibida durante todo el proceso.
HALLAZGOS CLÍNICOS
Datos positivos del examen físico del ojo derecho fueron:
Medios: opacidad corneal que impedía visualizar el resto del segmento anterior y las estructuras del segmento posterior.
Fondo de ojo: ausencia del reflejo rojo-naranja de fondo.
Agudeza visual: no explorada por el estado de la paciente desde el punto de vista sistémico.
Tensión ocular: no confiable por el estado de anejos.
Ojo izquierdo: datos positivos solamente documentados de megalocórnea.
La imagen 1 (Fig. 1) corresponde al día de ingreso, muestra equimosis en párpado superior del ojo derecho, hemorragia subconjuntival, proptosis, eversión del párpado inferior con exposición de la conjuntiva bulbar, tarsal y de fondo de saco inferior.
En las imágenes 2 y 3, correspondientes al segundo y tercer día de estancia intrahospitalaria respectivamente, se observa megalocórnea edematosa, cámara anterior estrecha, desorganizada, reflejo pupilar ausente. No se precisó daño escleral y la prueba de Seidel fue negativa. Se observaron, además, medios con opacidad corneal ya descritos, que impedían visualizar el resto del segmento anterior y las estructuras del segmento posterior.
En la progresión clínica al cuarto día (imágenes 4 a 6), se observó aclaramiento de anejos y reabsorción de hematoma subconjuntival; seguida al quinto día (imagen 7), que presenta cierre ocular completo. A su vez en el sexto día (imagen 8) mostró un hematoma subconjuntival sin reabsorción completa; se repitieron estudios para valorar la evolución, los cuales revelaron que continuaba la desorganización del segmento anterior y el hematoma retrobulbar se mostraba sin cambios (por imagen de ultrasonido), por ello que se decidió llevar al salón para intervención quirúrgica exploratoria al sexto día de estancia intrahospitalaria. Finalmente, al séptimo día (imagen 9) la cavidad anoftálmica se mostró sin datos de sepsis, posterior a la evisceración ocular.
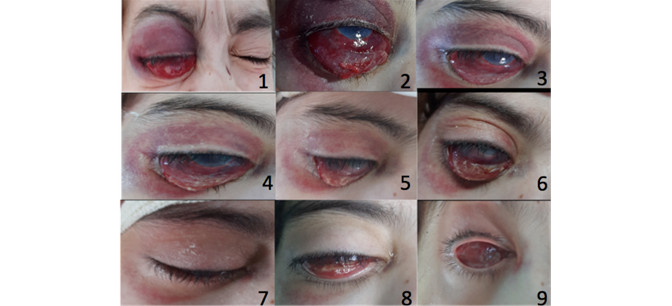
Fig. 1 - Progresión clínica de las lesiones del ojo derecho desde el momento del trauma hasta la intervención quirúrgica.
EVALUACIÓN DIAGNÓSTICA
La radiografía de órbita de ambos ojos, no sugería pérdida de la continuidad ósea a ningún nivel.
Los resultados de la radiografía de tórax no fueron compatibles con un proceso neumónico u otro proceso de enfermedad respiratoria. Este examen complementario se realizó por considerarse una paciente de alto riesgo de contagiarse con COVID-19, debido a factores de riesgo tales como: inmunosupresión, desnutrición y asma bronquial, además de proceder de una localidad donde se documentaron casos positivos en días anteriores.
El ultrasonido ocular (USG Hi-Scan) del ojo derecho evidenció una colección líquida anecoica en el segmento de vítreo posterior, así como una hemorragia vítrea y desprendimiento de retina.
El electrocardiograma no mostró alteraciones de ritmo o frecuencia.
No se realizó tomografía computarizada de cráneo y órbita por no encontrarse elementos radiológicos compatibles con ninguna fractura, además por el riesgo de sometimiento de anestesia para la paciente debido a sus enfermedades de base.
Análisis de sangre al ingreso: leucocitos 12,8 x 109/L, polimorfonucleares 0,66 x 109/L, hematocrito 0,29 femtolitros, grupo sanguíneo O y factor Rh positivo.
Al encontrarse alterada la fórmula blanca, se procedió a repetir dichos estudios al tercer día y ampliar la búsqueda intencionada de otras alteraciones humorales a partir del análisis de: leucocitos, glucemia, alanino aminotransferasa, transaminasa glutámico oxaloacética, colesterol, triglicéridos, tiempo de protrombina, bilirrubina-directa, bilirrubina-total, albumina, ácido úrico, gamma glutamil transferasa, fosfatasa alcalina, hemoglobina, plaquetas, tiempo de coagulación, todos los cuales estuvieron dentro de los valores de referencia.
INTERVENCIÓN TERAPÉUTICA
Desde el momento del ingreso de la paciente se indicó tratamiento según el protocolo establecido para este diagnóstico: se administró ciprofloxacino, un frasco (200 mg/100 ml) diluido en solución fisiológica al 0,9 % por vía endovenosa lenta, cada 12 horas, hasta completar siete días, dosis calculada por un especialista en Anestesiología, aproximada a un peso estimado por las características físicas de la paciente de 45 kg.
Se indicó metronidazol (un frasco (500 mg) diluido en solución fisiológica al 0,9 %), por vía endovenosa lenta, cada ocho horas; hidrocortisona –un bulbo (100 mg/10 ml) diluido en solución fisiológica al 0,9 %– por vía endovenosa cada 12 horas; cloranfenicol en colirio (0,5 %), una gota en el ojo derecho cada dos horas; prednisolona en colirio (0,5 %), una gota en el ojo derecho cada cuatro horas.
Además, se trató con betaxolol en colirio (0,5 %) en el ojo derecho cada 12 horas, duralgina (un ámpula de 600mg por vía intramuscular en caso de dolor); clonazepam en tabletas (5 mg) por vía oral cada seis horas; fomentos fríos de solución fisiológica al 0,9 % cada cuatro horas en el ojo derecho, con una duración de 10 minutos cada uno, con un parche ocular de tela y vendaje de ojo derecho.
Al completar el tratamiento médico, la nueva evaluación de la lesión y los criterios emitidos en la discusión en el colectivo de especialistas, donde se valoró la tórpida evolución del segmento anterior, sin resolución de hematoma retrobulbar con un probable estallamiento ocular contenido por procesos inflamatorios, sustentaron la decisión de intervención quirúrgica para la evacuación del hematoma.
A continuación, se realiza la descripción de la técnica quirúrgica:
Bajo anestesia general debido a las enfermedades de base, se realizó la operación con asepsia y antisepsia con yodo-povidona (frasco de 10 gr/120 ml) en la zona peri ocular y la colocación del paño y la tela hendida; se colocó blefarostato en el ojo derecho.
Se decidió la evisceración del ojo derecho debido a encontrarse estallamiento ocular de 180 grados como muestra la imagen a (Fig. 2). Se procedió a la peritomía del globo ocular, hidrodisección, curetaje y legrado del contenido ocular (en imágenes b, c y d), por encontrarse desorganización del segmento anterior, iris irregular y restos del cuerpo ciliar; se cerró el primer plano de la esclera con sutura sintética absorbible (6,0 Assufil®, en recuadro e); la conjuntiva con 8,0 Atramat® en bolsa de señora (imagen f); se colocó un conformador ocular, se aplicó cloranfenicol (ungüento) al 1 %, un escudo metálico, parche de tela y vendaje compresivo.
En el acto quirúrgico se presentó como hallazgo el estallamiento del globo ocular encontrado de la hora tres a la nueve en la conjuntiva bulbar inferior, a 6 mm del limbo. Al realizar la incisión del segmento anterior, el cual, por el proceso inflamatorio previo, mantenía tensión ocular normal y movimientos activos, por lo que pudo tratarse de un auto-sellado inflamatorio.
De acuerdo a la Birmingham Eye Trauma Terminology (BETT), se definió la lesión de la paciente como traumatismo ocular abierto, tipo A: de ruptura. Con grado de agudeza visual: no tomada por la enfermedad de base (parálisis cerebral infantil) y al no encontrarse reflejo rojo-naranja de fondo en ojo derecho. No se identificó defecto pupilar aferente tipo B. En Zona III: a más de 5 mm posterior del limbo.
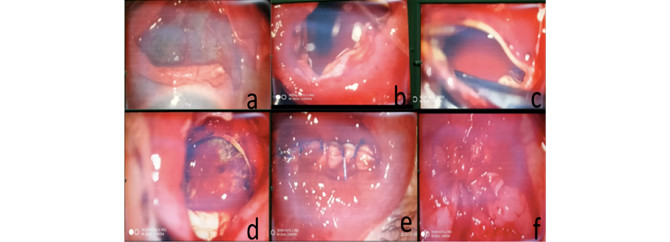
Fig. 2 - Exploración quirúrgica donde se encontró estallamiento ocular y finalmente, se procede a la evisceración.
La imagen 1 (Fig. 3), corresponde al momento de ingreso y la imagen 2 al egreso al séptimo día. Se decidió el alta médica después de 24 horas de evolución posteriores a la operación, tras examinar la herida quirúrgica con suturas bien afrontadas, de bordes limpios, sin signos de infección o dehiscencia de herida (imagen 3). Se cubrió con oclusor de tela y escudo metálico. Se continuo seguimiento en la consulta de oculoplastia para monitorización y vigilancia.
Al completar la evolución post-operatoria se decidió continuar con la medicación vía oral de ofloxacino en tabletas (400 mg), una cada 24 horas por tres días más en casa, para completar la cobertura antimicrobiana de diez días. Asimismo, se indicó continuar con cloranfenicol en colirio (0,5 %), una gota en la cavidad anoftálmica derecha cada cuatro horas; prednisolona en colirio (0,5 %), una gota en la cavidad anoftálmica derecha cada cuatro horas. Se orientó una nueva cita de seguimiento al cabo de una semana, donde se constató una evolución clínica sin dehiscencia de herida, sin datos de sepsis o complicaciones.
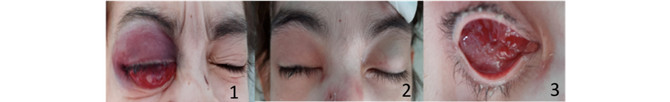
Fig. 3 - Progresión clínico-quirúrgica y seguimiento.
DISCUSIÓN
La sospecha del diagnóstico de hematoma retrobulbar, se realiza mediante descarte de otras enfermedades, en este caso se tuvieron en cuenta los datos aportados por la madre al interrogatorio y los hallazgos al examen físico oftalmológico, así como los estudios complementarios de imágenes, necesarios para descartar otras alteraciones oculares secundarias al trauma.
Los signos y síntomas más característicos del hematoma retrobulbar traumático son diversos; al no contar con datos patognomónicos, se considerará toda vez que se asocie a dolor ocular lancinante, escotomas centelleantes, proptosis, quemosis, amaurosis fugax o hemianopsia, disminución brusca de la agudeza visual, pérdida de percepción de los estímulos luminosos, palidez retiniana, pérdida de movimientos extra oculares, palidez del disco óptico, hematoma o equimosis palpebral, aumento de la presión intraocular, hematoma escleral y bloqueo pupilar en midriasis. En este caso, no se documentaron datos positivos para consignar el síndrome compartimental. Es importante destacar que al tratarse de una paciente con parálisis cerebral infantil, la mayoría de los datos clínicos previamente descritos, no fueron referidos por la paciente, lo cual hizo el abordaje integral más complejo e interesante.(7-12)
El hematoma retrobulbar requiere de un abordaje integral y urgente; retrasar el tiempo de intervención quirúrgica, compromete la integridad del globo ocular y conlleva a un desenlace desfavorable. En tiempos de la COVID-19, las restricciones sociales y sanitarias, retrasan la activación del sistema de emergencia en todo el mundo. En este caso la paciente llegó con más de diez horas de evolución al servicio médico correspondiente, por lo que la posibilidad y esperanzas de resolución óptimas para la visión eran menores. El manejo terapéutico, interdisciplinario y de resolución quirúrgica, fueron abordados conforme al protocolo hospitalario establecido. Es importante destacar la complejidad del caso, que involucró la participación activa de un grupo multidisciplinario como lo es el servicio de medicina interna, neurología y anestesiología, los cuales juegan un papel indispensable junto con oftalmología para la mejor calidad de vida del paciente.
De acuerdo con la primera evaluación por Birmingham Eye Trauma Terminology, clínicamente correspondía a un trauma cerrado, debido a que en las manifestaciones oculares no se encontraron datos compatibles con hipotonía o ruptura ocular, de modo que la exploración quirúrgica fue decisiva para documentar la ruptura y poder reclasificar el trauma. Es por ello que la exploración quirúrgica debe ser el método diagnóstico y terapéutico más importante por la naturaleza de estos casos.(13-20)
Los estallamientos oculares o rupturas son el tipo de trauma más severo del globo ocular, con pronóstico visual reservado, todo ello secundario a la expulsión del contenido ocular, tejido intraocular desvitalizado, al ser vertido por el sitio de lesión. El mecanismo de acción es mediante fuerzas que actúan al recibir el golpe contuso con aceleración y desaceleración, ello causa movimientos de contracción antero-posterior del globo ocular y, por consiguiente, expansión lateral al nivel de ecuador y tracción en el segmento posterior, sobre la base del vítreo. El estallamiento fue producido por un objeto romo y dañó el espesor total de la pared del globo ocular.
Epidemiológicamente este tipo de trauma es más frecuente en personas del sexo masculino: cinco veces más probable que en el sexo femenino. Los casos en la literatura mundial se encuentran en el grupo de edad de 20 a 39 años y usualmente se asocian a ambientes o circunstancias del ámbito laboral a las que se encuentra expuesto el globo ocular; también se asocian a las consecuencias del uso de drogas, alcohol o sustancias ilegales. El globo ocular que frecuentemente es el lesionado es el ojo izquierdo.
Desde el punto de vista clínico el estallamiento ocular se presenta con disminución brusca de la visión (no percepción de luz), dolor ocular intenso, cefalea o ataque al estado general, se asocia hipotonía ocular, edema de anejos, hemorragia conjuntival, heridas a nivel de esclera, en algunas ocasiones desgarros de la musculatura extrínseca del ojo, expulsión de contenido ocular, hifema, prolapso de úvea, exposición de vítreo, hemovítreo y coroides.
El estudio diagnóstico y terapéutico de confirmación es mediante la exploración quirúrgica en el salón de operaciones. La conducta a seguir en estos casos debe ser personalizada y siempre estar en función de mantener la vitalidad de la salud visual y evitar complicaciones tardías de los procesos quirúrgicos realizados. La operación de vitrectomía pars plana, ha permitido ofrecer un mejor pronóstico a los pacientes que padecen esta afección; sin embargo, las indicaciones para este procedimiento muchas veces los coloca fuera de las inclusiones para llevarlos al salón y ser candidatos a ellas.(21-25)
Este caso reúne elementos singulares, entre ellos, que la relación entre esta afección y las distintas comorbilidades, son escasamente asociadas en un mismo paciente. No se encontraron resultados similares en Cuba y sus múltiples asociaciones involucradas, por lo que se hace un caso clínico infrecuente a documentar.
Las limitaciones del estudio radican en no conocer a la paciente previamente, no tener historial clínico en el Hospital o Centro Oftalmológico debido a ser de otra localidad y con ello tener pocos elementos con respecto al estado previo de salud de ambos ojos.
CONCLUSIONES
El manejo clinicoquirúrgico del estallamiento ocular traumático y hematoma retrobulbar en la paciente con parálisis cerebral infantil, por el equipo multidisciplinario a cargo, fue satisfactorio. No obstante, a que esta urgencia oftálmica fue afrontada durante la pandemia de COVID-19, el tratamiento médico y la exploración quirúrgica oportuna evitaron complicaciones más graves.
REFERENCIAS BIBLIOGRÁFICAS
Conflictos de intereses
Los autores declaran que no existen conflictos de intereses.
Contribuciones de los autores
Raúl Sablón-González. conceptualización, investigación, recursos y redacción –borrador original.
Lázara Mairely Molinet-Veja: investigación, recursos y redacción –revisión y edición.
Arturo Iván Pérez-Pacheco: investigación, recursos y redacción –borrador original.
Financiación
Hospital General Docente “Enrique Cabrera”